2026/01/28
【横浜・戸塚駅西口 徒歩10分/駐車場あり】
内科・循環器内科・糖尿病内分泌内科|戸塚クリニック
(院長:村松 賢一)
当院は「内科のかかりつけ」として、
高血圧・糖尿病などの生活習慣病や体調不良、
甲状腺を含む内分泌のご相談まで幅広く対応しています。
予約優先制ですが、予約なしでも受診可能です。
(予約をおすすめする理由は待ち時間を短くするためです。
混雑時はお待ちいただく場合がありますが、症状に合わせて柔軟に対応します)
症状が気になる方は、ご都合のよいタイミングでお越しください。
▶ WEB予約(24時間受付)
https://wakumy.lyd.inc/clinic/hg08287
▶ クリニック案内
https://www.totsukaclinic.com

インフルエンザB型とA型の違い:症状・流行パターン・受診の目安(神奈川)
戸塚クリニック(内科・循環器内科・糖尿病内分泌内科)
※本記事は 2026年1月28日現在、神奈川県衛生研究所の公式週報および主要な国際医学文献・診療ガイドラインに基づいて作成しています。
先に結論
今シーズンのインフルエンザでは、A型とB型が混在して流行します。
症状だけでA型・B型を見分けることはほぼ不可能ですが、流行パターンや検査の考え方には違いがあります。
神奈川県では、流行の主体は引き続きA型(H3)ですが、B型も少しずつ検出されています。
特にB型は、シーズン後半に小児を中心に目立ってくる傾向があり、注意が必要です。
A型・B型は「ウイルスとして何が違う?」
インフルエンザA型とB型は、どちらも同じインフルエンザウイルスですが、 ウイルス学的にはいくつかの性質の違いがあります。
- A型:人だけでなく鳥や豚など動物にも感染し、遺伝子変異(大規模な流行の原因となりうる)が起こりやすい
- B型:基本的に人にのみ感染し、変異はA型より穏やか
- A型は流行初期に急速に広がりやすい一方、B型は後半に持続的に広がる傾向がある
ただし、「B型だから症状が軽い」ということはありません。
実際の診療では、型よりも、患者さんの年齢や基礎疾患、症状の強さを総合して判断することが重要です。
神奈川県の流行状況(公的データ)
神奈川県衛生研究所が公表している「インフルエンザ情報(令和8年1月20日更新)」によると、直近のウイルス検出状況は以下の通りです。
- A型(H3):53件
- B型:4件
現時点で「B型が大流行」という状況ではありませんが、流行後半にB型が増えてくる可能性は、 過去の国内流行データでもしばしば見られる傾向から想定されます。
A型とB型の違い(患者さんが知っておきたいポイント)
- 発熱、咳、のどの痛み、頭痛、筋肉痛などの症状はほぼ同じ
- 症状だけでA型・B型を区別することはできない
- B型は小児・若年層で多くみられやすい
- B型はシーズン後半(1〜3月)に増えやすい
これらの特徴は、Lancet誌の総説(Uyekiら, 2022)や複数の臨床研究でも一貫して報告されています。
B型の系統と「3価ワクチン」への変更
インフルエンザB型には、かつて「B/Victoria系統」と「B/Yamagata系統」の2系統が存在していました。
しかし、B/Yamagata 系統は2020年以降、世界的に野生株が確認されておらず、 系統的レビューでは「probable extinction(事実上の消失)」と評価されています。

この状況を受け、2025–26シーズンから日本の季節性インフルエンザワクチンは、 3価(A型2種+B/Victoria)へ変更されています。
検査が「陽性になる人」と「陰性になる人」がいる理由
同じように発熱して受診しても、迅速抗原検査が陽性になる人、陰性になる人がいます。
その最大の理由は「ウイルス量(Viral Load)」と「タイミング」の関係です。
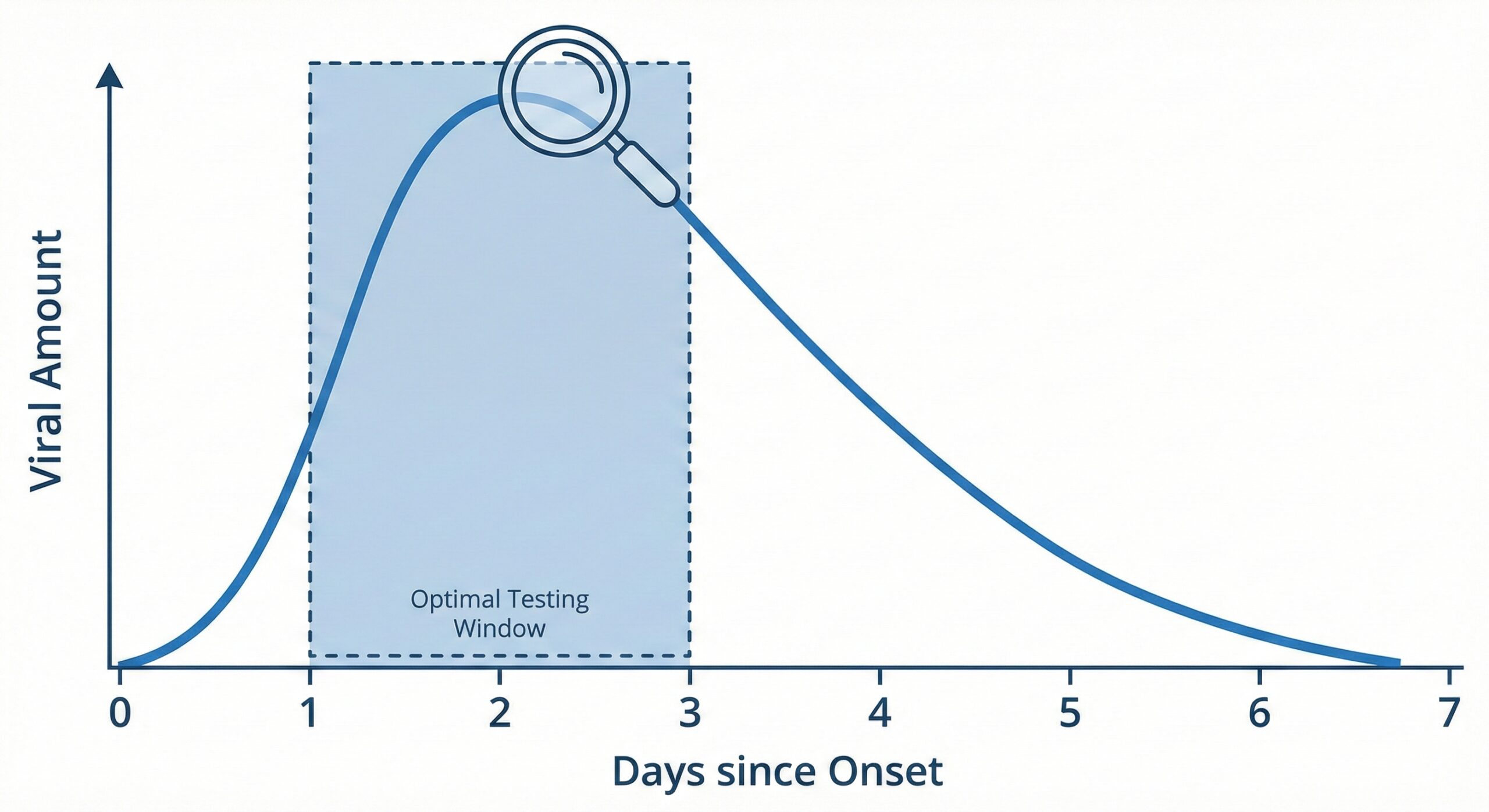
① ウイルス量とタイミング
インフルエンザでは、上気道のウイルス量は発症0〜2日でピークに達します。
一般的にA型では比較的早く減少しますが、B型ではやや長めに高いウイルス量が続く傾向があります。
IDSA(米国感染症学会)ガイドラインでは、迅速抗原検査は発症後48〜72時間以内で感度が最も高くなるとされています。
ただし、一般的な迅速抗原検査では感度はおおむね50〜70%程度にとどまります。
要するに、「検査が早すぎて陰性(偽陰性)」となるケースは医学的に十分にあり得るため、陰性結果だけで安心せず、医師の判断を仰ぐことが重要です。
※検査結果は、ウイルス量・採取タイミング・検査感度・年齢や免疫状態(宿主因子)などの要因が複合的に重なって決まります。
関連ブログ
▶ インフルエンザ検査は「12時間待つ必要がある?」という誤解について
受診の目安
- 高熱や強い倦怠感がある
- 周囲でインフルエンザが流行している
- 基礎疾患があり重症化が心配
「忙しいから様子を見よう」と無理をせず、心配な場合は早めにご相談ください。
当院からのご案内
当院では、症状・発症時期・重症化リスクを踏まえ、
適切な検査タイミングと治療方針をご提案しています。
発熱や感染症症状がある場合は、
以下より受診方法をご確認ください。
参考文献
- Influenza.
Uyeki TM, et al. The Lancet. 2022.
https://doi.org/10.1016/S0140-6736(22)00982-5 - Clinical Practice Guidelines by the Infectious Diseases Society of America: 2018 Update on Diagnosis, Treatment, Chemoprophylaxis, and Institutional Outbreak Management of Seasonal Influenza.
Uyeki TM, et al. Clin Infect Dis. 2019.
https://doi.org/10.1093/cid/ciy866 - Probable extinction of influenza B/Yamagata and its public health implications.
Caini S, et al. The Lancet Microbe. 2024.
https://doi.org/10.1016/S2666-5247(24)00066-1 - Clinical Characteristics Are Similar Across Type A and B Influenza Virus Infections.
Mosnier A, et al. PLoS One. 2015.
https://doi.org/10.1371/journal.pone.0136186 - Recommendations for Prevention and Control of Influenza in Children, 2025-2026.
Committee on Infectious Diseases. Pediatrics. 2025.
https://doi.org/10.1542/peds.2025-073622